
-
就医服务


-
咨询电话


 0311-89927777
0311-89927777 -
关注







- 搜索
叮铃,叮铃~随着一阵急促的电话铃声,麻醉手术科接到了会诊通知,石家庄市妇产医院收治了一名频发室性早搏的二胎孕妇。室性早搏频繁发作,可能会让孕妈妈生产过程中随时有心脏骤停的风险,一场紧张的“生命保卫战”开始了……
病例回顾
韩女士自16岁起,就经常感觉头晕不适,家长带她去医院检查后发现有心律失常——室性早搏的问题,经过一个多月药物治疗后,自我感觉头晕不适的症状消失了,便不再服用药物了,而心律失常却始终未治愈,这种情况已持续了18年~此次住院一周前,经过内科专家会诊,韩女士又开始服用心律平进行治疗。然而,治疗后三次心电图显示仍为室早二联律,24小时动态心电图显示室性早搏占总心搏的33.7%,此时的心脏彩超除有二、三尖瓣少量反流外,还有心室增大,这说明长期的心律失常已经导致机体出现了一系列的变化,可能已经并发心脏的器质性改变,手术刺激、血流动力学的波动极易诱发心室颤动,甚至会出现心跳呼吸骤停,非常危险。
此前,韩女士从未想过自己的心律失常会带来危害,最令她恐惧的却是手术的疼痛。生育大宝时,韩女士进行了剖宫产,那次手术持续了三个多小时,巨大的疼痛使她无法挨着手术床平躺,头和腿始终抬起着,从此便对剖宫产手术产生了恐惧,那种疼痛感便像噩梦一般时时在脑海中浮现。由于这种恐惧,她多年来一直不敢要二宝,十年后才又咬牙鼓足了勇气。但越是临近手术日期,这种恐惧感便愈发强烈,韩女士紧张的连续几晚夜不能寐……
针对韩女士这种特殊情况,麻醉手术科组织了科内术前讨论,制定详细周密的麻醉计划,包括麻醉方式的选择,麻醉药物、抗心律失常药物、血管活性药物和除颤仪的准备,以及对手术中、手术后疼痛的管理和解决方案,做好万全准备。
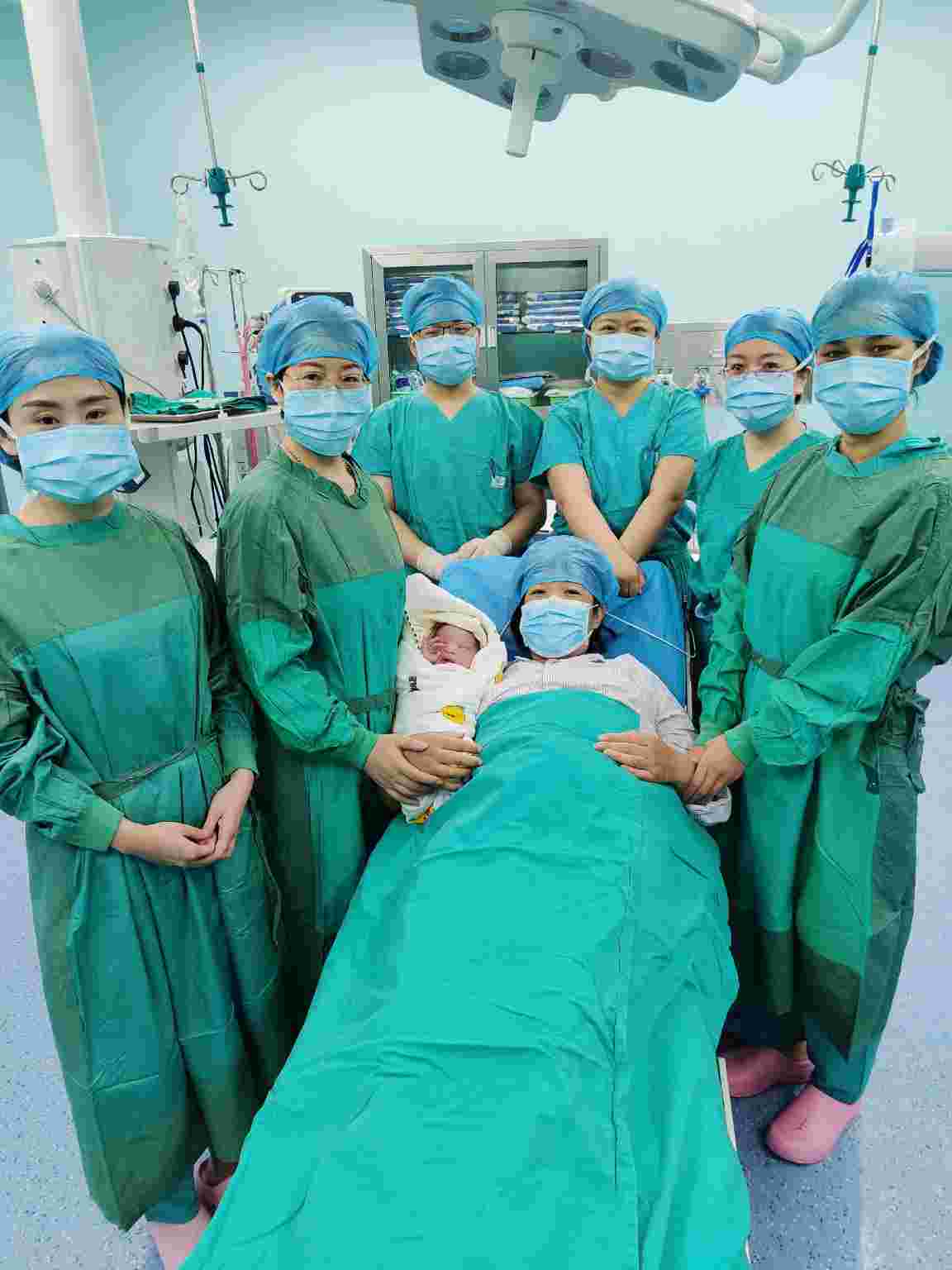
9月22日,韩女士在两点法椎管内麻醉下手术,麻醉医师为她选择了腰椎1-2间隙硬膜外置管,麻醉平面容易控制,且可避免腰麻引起的血流动力学剧烈波动;选择了腰椎3-4间隙细针单次腰麻,防止硬膜外麻醉出现会阴部阻滞不全,避免牵拉造成的二次伤害。这样既有完善的镇痛,帮韩女士减轻痛苦,又不会造成血流动力学剧烈波动,避免不良后果的发生。麻醉手术科(谈固院区)主任张瑾及团队寸步不离的守在韩女士身旁,时刻关注着她的生命体征变化,产三科副主任张敬如、主治医师张永欣为其手术,手术过程紧张有序,手术室护士紧密配合,按照既定方案仔细完成每一步操作,让韩女士在非常舒适的状态下顺利完成了这场高风险的麻醉手术,平安诞下新生命!术后离室时韩女士感叹道:“手术前害怕的睡不着觉,没想到这次手术竟然一点也没受罪,轻松的生下了二宝,太感谢你们了~”
科普时间
一、什么是疼痛?
疼痛是一种与组织损伤或潜在的损伤相关的不愉快的主观感觉和情感体验。
二、疼痛对人体的影响?
1.对心理的影响
①生活质量下降;
②损害心理健康;
③阻碍社交活动;
④破坏家庭和谐;
⑤影响职业发展。
2.对机体的影响
①心血管系统的影响:疼痛刺激可引起体内的一些内源性递质和血管活性物质的释放,从而影响患者的心血管功能。如儿茶酚胺、醛固酮、抗利尿激素和血管紧张素等物质的释放,均会影响心血管系统,出现心率增快、血压升高,增加心肌耗氧量,甚至出现心律失常等;
②疼痛对呼吸系统的影响:水钠潴留可引起血管外肺水增多,导致患者通气/血流比值失常。胸腹壁疼痛的患者,可出现肺顺应性下降,通气功能降低,患者易发生肺炎和肺不张。出现缺氧和二氧化碳蓄积,甚至呼吸衰竭;
③疼痛对内分泌功能的影响:疼痛作为一种应激源,可引起机体发生严重的应激反应,导致体内多种应激激素的释放,产生一系列的病理生理改变。如肾上腺素、皮质醇和胰高血糖素水平的升高,导致血糖升高、负氮平衡;
④疼痛对消化系统的影响:疼痛引起交感神经兴奋,反射性地抑制胃肠道功能。使得胃肠平滑肌张力降低,而括约肌张力增加,患者出现恶心、呕吐、腹胀等不良反应;
⑤疼痛对免疫功能的影响:疼痛引起的应激反应一方面使体内杀伤性T细胞的功能减弱,数量减少,同时机体的网状内皮系统处于抑制状态;另一方面内源性儿茶酚胺、糖皮质激素和前列腺素增加,造成机体免疫功能改变,甚至加快肿瘤转移和扩散;
⑥疼痛对凝血功能的影响:疼痛引起的应激反应使血小板黏附功能增强,纤溶功能降低,从而使机体处于高凝状态,患者易引起血栓形成和发生心脑血管意外。
三、麻醉医生在患者手术安全、无痛中的作用?
对于任何一台手术,患者的安全、舒适、无痛都是麻醉的基本要求。麻醉医生为手术医师提供了手术顺利和成功实施需要的必要条件。而对于那些已有生命体征不平稳的患者来说,麻醉医生的监护治疗,维系着分分秒秒就可能流失的患者生命。
麻醉医生是手术室里的“全科医生”。手术中密切监护患者的生命体征,包括血压、心率、脉搏、呼吸、血氧,必要时还要进行动脉血压、中心静脉压监测等。麻醉医生可通过这些数值来掌握患者的基本情况。术中根据患者以及手术部位的不同选择不同的麻醉方法和麻醉药物以达到患者安全、无痛的目的,包括椎管内麻醉、全身麻醉、神经阻滞等。为了最大程度的减轻患者疼痛,麻醉科应用可视化技术,为其提供安全舒适的诊疗,如超声引导中心静脉穿刺、超声引导腹横筋膜阻滞以及可视喉镜等。应用局麻药、麻醉性镇痛药、吸入麻醉药、静脉麻醉药等,采用多模式镇痛,优化镇痛疗效,减少不良反应的风险。
麻醉医师不仅精通麻醉领域的知识,还对外科手术方面,如手术操作对重要脏器的干扰等知识有所了解,能够处理内科相关的如心、肺、肝、肾及大脑等脏器的疾病,特别是急救复苏方面。哪里有疼痛,哪里就需要麻醉医生,哪里需要舒适诊疗,哪里就有麻醉医生。